Die Spondylitis zählt in Europa zu den seltenen entzündlichen Erkrankungen. Statistiken zufolge erkranken weniger als 22 Menschen pro 1 Million und Jahr an einer Spondylitis.
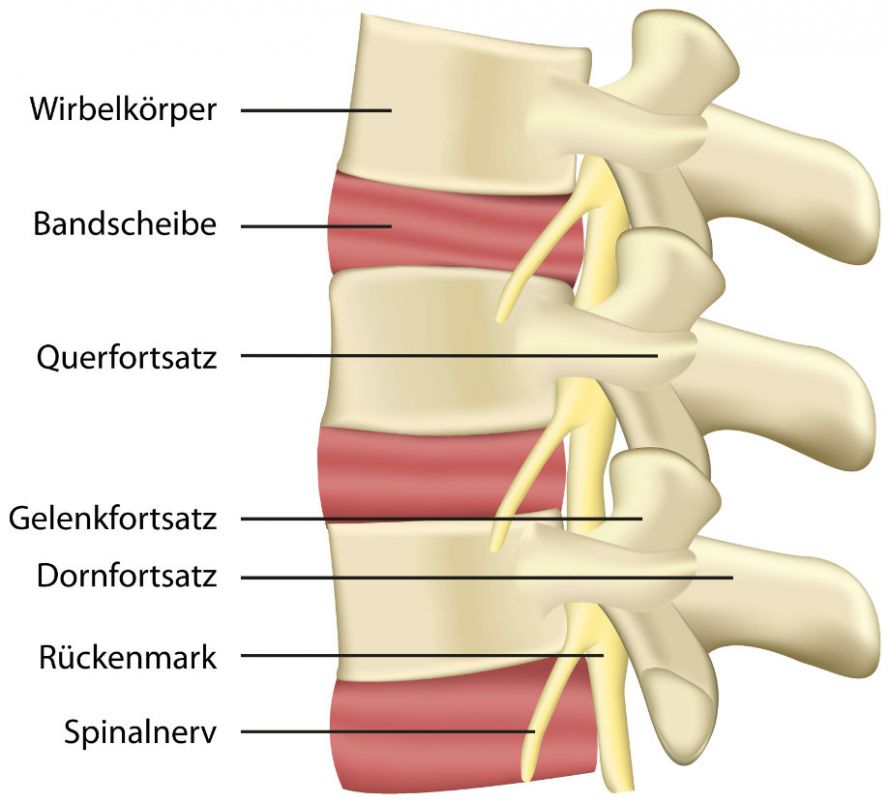
In den meisten Fällen geht die Entzündung auf eine bakterielle Infektion im Bereich der Wirbelsäule zurück. Insbesondere die Wirbelkörper sind betroffen.
In einigen Fällen breitet sich die Entzündung bis in das Knochenmark hinein aus – Ärzte sprechen dann von der sogenannten Osteomyelitis.
Weitere Sonderformen der Spondylitis sind
- Spondylitis tuberculosis: geht auf Tuberkulose zurück,
- Spondylitis brucellosa: geht auf Brucellose zurück,
- Spondylitis ankylosans: chronisch entzündliche Wirbelsäulenerkrankung, bekannt als Morbus Bechterew.
Ursache für eine Spondylitis sind Bakterien oder Pilze, die in die Wirbelsäule oder die Wirbelkörper gelangen. Die wichtigsten Infektionswege sind
- das Blut,
- die Lymphbahnen sowie
- Injektionen und Punktionen, z. B. nach einer Verletzung.
Menschen, die an Spondylitis / Spondylodiszitis leiden, sind oftmals älter. Deswegen zählt ein höheres Lebensalter zu den Risikofaktoren für die Entwicklung dieser Krankheiten.
Auch verschiedene Begleiterkrankungen (Komorbiditäten) begünstigen eine Spondylitis, darunter:
Morbus Bechterew hingegen gehört in die Gruppe der rheumatischen Erkrankungen. Menschen mit dem Gen HLA-B27 haben familiär ein höheres Risiko für diese Autoimmunerkrankung. Die genaue Ursache für die Entwicklung von Morbus Bechterew ist bisher aber unbekannt.
Bei der Spondylitis bilden sich Entzündungen an der Wirbelsäule. Oft sind die Wirbelkörper betroffen © bilderzwerg | AdobeStock
In der Anfangszeit verlaufen Spondylitiden meist symptomlos. Im weiteren Verlauf kommt es schließlich zu Schmerzen, die vor allem im betroffenen Wirbelsegment lokalisiert sind. Sie können aber auch in Arme und Beine ausstrahlen.
Besonders
- die Lendenwirbel,
- das Kreuzbein und
- zum Teil die Halswirbelsäule
sind häufiger betroffen.
Zusätzlich kann ein allgemeines Krankheitsgefühl mit Fieber und Schüttelfrost auftreten. Empfindungsstörungen und / oder Bewegungseinschränkungen sind in einem fortgeschrittenen Stadium ebenfalls möglich.
Bleibt die Erkrankung längere Zeit unbehandelt, kommt es zu entzündlichen Veränderungen an der Wirbelsäule bis hin zur Zerstörung einzelner Wirbelstrukturen.
Die ärztliche Untersuchung beginnt immer mit einem Anamnesegespräch. Dabei klärt der Arzt ab, welche Symptome seit wann aufgetreten sind. Von Bedeutung ist auch, ob eine familiäre Häufung der geschilderten Symptome und der möglichen Erkrankungen auftreten.
Aus diesem Anamnesegespräch heraus kommen die Mediziner in der Regel zu einer Auswahl an Diffentialdiagnosen. Der Arzt klärt dann charakteristische Symptome und Anzeichen mithilfe der körperlichen Untersuchung inklusive Entzündungsparametern und Blutbild ab.
Am Ende dieser Untersuchungen steht die Verdachtsdiagnose.
In der sich daran anschließenden Bildgebung soll diese Verdachtsdiagnose bestätigt werden. Bei unklaren Schmerzen an der Wirbelsäule wird zuerst auf das Röntgenbild zurückgegriffen.
Für die sichere Diagnose „Spondylitis“ ist allerdings die Magnetresonanztomographie (MRT) das Mittel der Wahl. Mithilfe der MRT lassen sich sehr viel detailliertere Aufnahmen machen. Sie ermöglichen es, die Ausbreitung und das Stadium der Entzündung entlang der Wirbelsäule genauer zu beschreiben.
Je nach Entzündungsstadium wird die Spondylitis konservativ mittels Antibiotika therapiert. Während dieser Zeit kann die Wirbelsäule durch ein Korsett stabilisiert und ruhiggestellt werden.
In einem frühen Erkrankungsstadium gilt es vor allem zu verhindern, dass sich die Infektion weiter ausbreiten kann. Eine Operation an der Wirbelsäule lässt sich dann vermeiden.
Eine Operation ist aber erforderlich, wenn die Spondylitis auf die Bandscheiben übergegangen ist und dort eine eitrige Entzündung - eine Spodylodiszitis - verursacht hat. Ziel der OP ist, den Entzündungsherd auszuräumen.
Während der OP entfernen die Chirurgen die betroffene Bandscheibe und das beeinträchtigte Knochenmaterial des Wirbelkörpers. Die dadurch entstandenen Lücken füllen sie mit Knochenersatzmaterial auf.
Auch nach der OP ist die Einnahme von Antibiotika notwendig.
Die Ursachen, die letztlich eine Spondylitis auslösen, sind unbekannt. Deswegen lässt sich dieser entzündlichen Erkrankung nicht leicht vorzubeugen.
Dennoch gibt es ein paar Faktoren, die mit einem erhöhten Spondylitis-Risiko assoziiert sind. Diesen Faktoren können Sie vorbeugen:
Wenn Sie diese Risikofaktoren und Komorbiditäten konsequent vermeiden bzw. behandeln, sinkt Erkrankungsrisiko für eine Spondylitis.
Ansonsten gilt: Bei unklaren Rückenschmerzen mit oder ohne Fiebersymptomatik sollten Sie einen Facharzt konsultieren. Frühzeitig erkannt und behandelt hat die Spondylitis in der Mehrzahl der Fälle eine gute Prognose.














































