Die Insemination (Samenübertragung) ist eine Methode der künstlichen Befruchtung bei unerfülltem Kinderwunsch. Der behandelnde Arzt bringt dabei mit Hilfe eines kleinen Katheters Spermien (Samenzellen) in die Gebärmutter der Frau ein. Eine erfolgreiche Befruchtung und damit eine Schwangerschaft werden so im Vergleich zur natürlichen Befruchtung wahrscheinlicher.
Im Rahmen der milden hormonellen Stimulation kann es zur Ausreifung von mehreren Follikeln kommen. Hierdurch ergibt sich eine erhöhte Wahrscheinlichkeit auf eine Mehrlingsschwangerschaft. Im seltenen Fall, dass sich deutlich mehr als 2 Follikel in den vorangehenden Ultraschallkontrollen darstellen, wird der Zyklus abgebrochen und eine Insemination kann nicht erfolgen. Dass im Rahmen der milden hormonellen Stimulation ein Überstimulationssyndrom entsteht, ist sehr unwahrscheinlich.
![]()
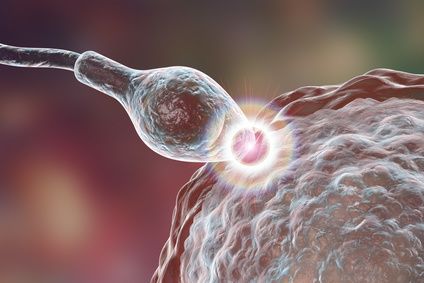
Der Beginn einer Schwangerschaft: Das Spermium trifft auf eine weibliche Eizelle © Kateryna_Kon / Fotolia
Es gibt verschiedene Gründe für Schwierigkeiten bei der natürlichen Befruchtung, die sowohl bei der Frau als auch beim Mann vorliegen können.
- Beim Mann können eine zu geringe Anzahl und eingeschränkte Beweglichkeit befruchtungsfähiger Spermien, Erektionsprobleme oder Ejakulationsprobleme eine natürliche Befruchtung erschweren.
- Bei der Frau können Veränderungen und Verengungen der Scheide sowie im Bereich des Gebärmutterhalses eine Insemination begründen.
- Auch bei Paaren, die keinen Geschlechtsverkehr haben oder die seit längerer Zeit aus unbekannten Gründen eine Schwangerschaft nicht herbeiführen können, kann die Insemination ein Ausweg aus dem unerfüllten Kinderwunsch sein.
Diese Fälle der Samenübertragung mit aufbereiteten eigenen Spermien werden auch homologe Insemination genannt.
Kommen Spermien eines Samenspenders zur Anwendung, spricht man von heterologer Insemination. Diese Methode der künstlichen Befruchtung kann auch alleinstehenden oder homosexuellen Frauen mit Kinderwunsch bei der Familienplanung helfen.
Je nach Ort, an den die Samenzellen eingespritzt werden, und je nach Herkunft der Spermien können verschiedene Formen dieser Behandlung, die in aller Regel Reproduktionsmediziner durchführen, unterschieden werden:
- Intrauterine Insemination (IUI): Bei dieser Methode werden die Spermien in die Gebärmutter der Frau eingebracht.
- Intrazervikale Insemination (ICI): Hier werden die Samenzellen in den Gebärmutterhals eingebracht.
- Homologe Insemination: Die homologe Insemination wird dadurch definiert, dass die Samenzellen vom Ehepartner oder vom Partner in einer festgefügten Partnerschaft stammen.
- Heterologe Insemination: Die Spermien stammen von einem Samenspender, der weder mit der Frau verheiratet ist noch in einer festgefügten Partnerschaft zu ihr steht.
Voraussetzungen für eine erfolgreiche Samenübertragung sind gesunde (durchgängige) Eileiter und eine ausreichende Anzahl und Beweglichkeit an befruchtungsfähigen Spermien.
Die Anatomie der weiblichen Geschlechtsorgane (Vagina, Gebärmutterhals, Gebärmutter und Eierstöcke) wird vorab bei der Frau in einer gynäkologischen Untersuchung und einem transvaginalen Ultraschall abgeklärt, um anatomische Ursachen für eine Unfruchtbarkeit auszuschließen.
Die Eileiter sind normalerweise nicht im Ultraschall darstellbar. Zur Überprüfung der Eileiterdurchgängigkeit kann gegebenenfalls eine weiterführende Untersuchung bzw. Operation mit der Patientin zusammen besprochen werden, infrage käme etwa eine sonographische Überprüfung der Eileiterdurchgängigkeit mit Kontrastmittel bzw. eine Bauchspiegelung mit Chromopertubation und Gebärmutterspiegelung.
Desweiteren wird der Hormonstatus der Frau durch Blutuntersuchungen bestimmt. Beim Mann muss vorab eine Laboruntersuchung des Spermas, das Spermiogramm, die Eigenschaften der Spermienqualität überprüfen (Konzentration, Beweglichkeit, Form der Spermien).
Bei verschlossenen Eileitern und Entzündungen des Gebärmutterhalses sollte dagegen keine Insemination durchgeführt werden.
Vor der Insemination selbst wird meist eine milde hormonelle Stimulation der Frau geplant. Dadurch werden in den Eierstöcken 1-2 Eizellen zur Reifung angeregt, was allerdings mit einer erhöhten Wahrscheinlichkeit für eine Mehrlings-Schwangerschaft verbunden ist. Deswegen erfolgen regelmäßige Ultraschalluntersuchungen zur Bestimmung der Anzahl und der Größe der stimulierten Follikel (Eibläschen mit Eizellen).
Nach medikamentöser Auslösung des Eisprungs werden die im Labor aufbereiteten Spermien (Anreicherung der beweglichen, befruchtungsfähigen Samenzellen) mithilfe eines Katheters in die Gebärmutter oder den Gebärmutterhals übertragen.
Der Erfolg der Behandlung kann nach etwa 14 Tagen mittels Schwangerschaftstest kontrolliert werden. Der erste Nachweis einer Schwangerschaft gelingt im Ultraschall erst 3 Wochen nach der Insemination.
![]()

Mit Insemination zum Wunschkind © AK-DigiArt / Fotolia
Die wenigsten Frauen werden bereits nach der ersten Behandlung schwanger. Meist sind drei oder vier Versuche notwendig, bis diese künstliche Befruchtung zum gewünschten Erfolg geführt hat. Bei jeder fünften Frau bleibt diese Methode allerdings auch längerfristig erfolglos. Dann besteht für diese Paare noch die Option, eine IVF (InVitro-Fertilisation)- oder ICSI-Therapie durchzuführen.
Es gibt aber auch Risiken. Wurde eine Stimulation der Frau durchgeführt, ist die Wahrscheinlichkeit für eine Mehrlingsschwangerschaft erhöht.
In extrem seltenen Fällen kann es auch zu einem Überstimulationssyndrom mit Bauchschmerzen, Übelkeit und Kurzatmigkeit kommen. Dann sollte die Patientin sofort zum Arzt gehen.
Allerdings tritt dies bei einer milden hormonellen Stimulation, wie sie bei Inseminationen üblich sind, in der Regel nicht auf. Überstimulationssyndrome sind typisch für die hormonellen Stimulationen zur IVF- und ICSI-Therapie.
Die Kosten für eine Insemination - pro Behandlung und Zyklus - betragen etwa 200 Euro. Hinzu kommen die Kosten für Medikamente. Die gesetzlichen Krankenkassen übernehmen 50% der Kosten für bis zu drei Inseminationen mit Stimulation und für bis zu acht Inseminationen ohne Stimulation.
Rechtliche Voraussetzungen der gesetzlichen Krankenkassen für eine Samenübertragung in Deutschland sind:
- Das Paar muss verheiratet sein
- Mindestalter beider Partner: 25 Jahre
- Höchstalter der Frau: 40 Jahre
- Höchstalter des Mannes: 50 Jahre
- Negativer HIV-Test beider Partner
- Bestehender Rötelnschutz der Frau
- Der Arzt muss einen Behandlungsplan erstellen
Inseminations-Spezialisten sind in der Regel Fachärzte für Reproduktionsmedizin. Daneben können Fachärzte für Gynäkologie und Fachärzte für Urologie zu Fragen rund um den Kinderwunsch konsultiert werden.
Inseminationen werden an Reproduktionsmedizinischen Zentren an universitären Frauenkliniken und in privaten Kinderwunschzentren durchgeführt.









