Bronchiektasen können
- ein- oder beidseitig,
- diffus (in verschiedenen Bereichen) oder
- lokal begrenzt
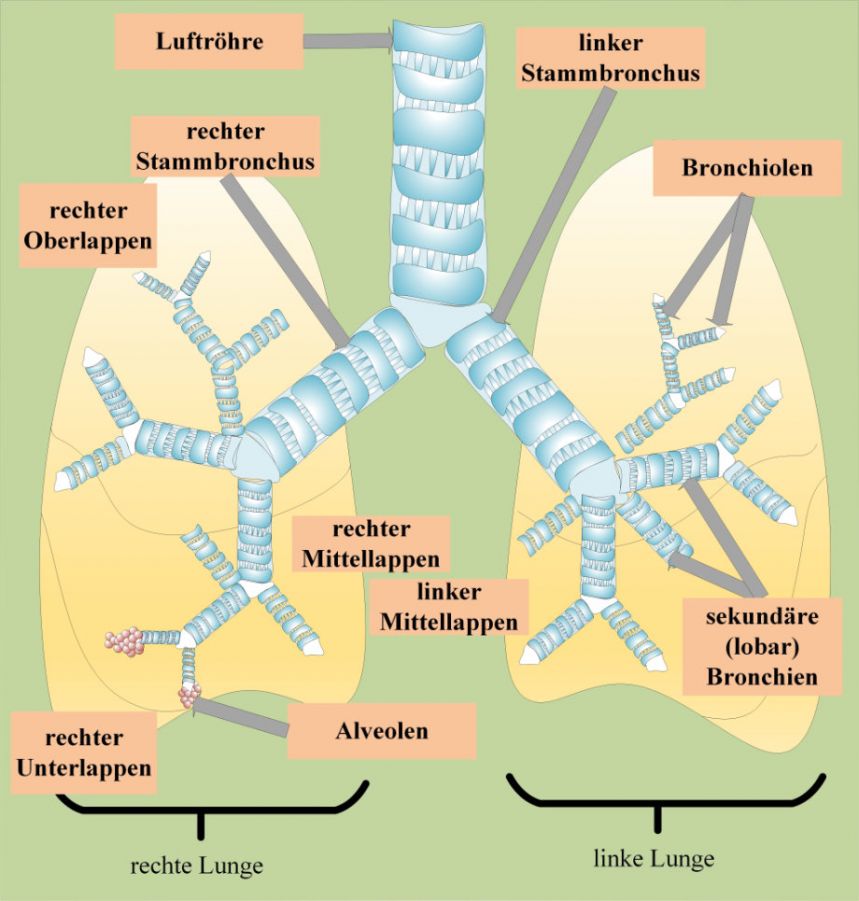
auftreten. In den Ausweitungen der Bronchien staut sich aufgrund des beeinträchtigten Selbstreinigungsmechanismus der Bronchien Sekret. Dieses kann von Keimen besiedelt werden. Es kommt wiederholt zu Infektionen mit entzündlichen Prozessen. Sie Erkrankung wird chronisch und führt zu einer fortschreitenden Epithelzerstörung.
Die Erkrankung wird jährlich bei 6 bis 10 pro 100.000 Menschen diagnostiziert.
Bronchiektasen bilden sich vor allem durch Mukostase (Schleimverhaltung) und wiederauftretende Infektionserkrankungen. Diese führen zu Husten mit Schleimbildung.
Das dreischichtige Sputum – bestehend aus Schaum, Schleim und Eiter – riecht süßlich fade. Zumeist findet morgens oder nach Lageänderungen ein Auswurf von Schleim statt.
Daneben können bei fortschreitender Erkrankung
- Atemnot (in 75 Prozent der Fälle),
- Abhusten von Blut (in ca. 50 Prozent der Fälle),
- Uhrglasnägel (gewölbte und abgerundete Fingernägel) und
- Trommelschlegelfinger (Verdickung der Fingerenden) infolge einer Ateminsuffizienz sowie
- ein Cor pulmonale (Lungenherz bzw. starke Erweiterung der der Lunge vorgeschalteten, rechten Herzkammer)
beobachtet werden.
Bei langjährig bestehender Entzündung der Bronchien entwickelt sich oftmals eine sogenannte Amyloidose. Das ist eine kontinuierliche Ablagerung von körpereigenen, aber veränderten Eiweißen als kleine Eiweißfäden. Sie können nicht abgebaut werden und schädigen langfristig die Organstrukturen.
Etwa alle 1,5 Jahre kann eine Exazerbation (Verschlimmerung der Symptome) beobachtet werden. Diese ist gekennzeichnet durch:
- Schleimzunahme mit Husten
- Anstieg der Atemnot
- Fieber über 38 °
- zunehmendes pfeifendes Ausatemgeräusch
- Abnahme der Belastbarkeit
- Müdigkeit und Erschöpfungsgefühl
- Abnahme der Lungenfunktion
- radiologische Infektzeichen
© Usman Zafar Paracha | AdobeStock
Bronchiektasen werden häufig auf vererbte Ursachen zurückgeführt. Angeborene Defekte, die zu einer Entwicklung von Bronchiektasen führen können, sind
Bei diesen Erkrankungen gehören Bronchiektasen zum charakteristischen Symptombild. Sie bilden sich
- infolge einer erhöhten Sekretbildung in den Atemwegen (Mukoviszidose) oder
- aufgrund einer angeborene Störung der Zilientätigkeit und des Selbstreinigungsmechanismus der Bronchien (Kartagener-Syndrom).
Daneben können sich Bronchiektasen postinfektiös im Rahmen
manifestieren.
Infektionen mit den folgenden Erregern können zu Bronchiektasen führen:
- Keuchhusten
- Bakterien wie Pseudomonas aeruginosa und Haemophilus influenzae
- Viren wie Influenza, Adenovirus, Paramyxovirus, HIV
- Tuberkulose
- atypische Mykobakterien (u.a. Mycobacterium avium complex beim Lady-Windermere-Syndrom)
Die genannten Erkrankungen bedingen eine Beeinträchtigung des Selbstreinigungsmechanismus der Bronchien. Es kommt zu einer erhöhten Ansammlung von Schleim in den Bronchien. Dieser bietet inhalierten pathogenen (krankmachenden) Keimen einen Nährboden und fördert deren Vermehrung fördert.
Dies führt zu häufigen Lungeninfekten, die durch ihre chronischen Entzündungsherde die Bronchialwände angreifen und langfristig zerstören. Es kommt schließlich zu Ausweitungen einzelner oder mehrerer Bronchien (Bronchiektasie).
Die Therapiekonzepte zur Sekretlösung und Infektionsvorbeugung sind weitgehend an die Mukoviszidose-Therapie angelehnt. Die Behandlungsziele sind:
- Therapie der Grunderkrankung
- Verbesserung des Selbstreinigungsmechanismus der Bronchien
- Infektionsbehandlung und -prophylaxe,
- Therapie der Atemwegsobstruktion (Verengung)
- Therapie der chronischen Entzündungen durch orale und inhalative Kortikosteroide (Steroidhormone)
Die spezifischen therapeutischen Maßnahmen richten sich zudem nach Ursache und Ausprägung der Bronchiektasen. Sind diese beispielsweise einseitig lokalisiert, kann ein chirurgischer Eingriff zur Entfernung des krankhaften Gewebes vonnöten sein.
Grundlage der Bronchiektasentherapie sind atem- und physiotherapeutische Maßnahmen zur Lockerung und Verbesserung des Abtransports von Bronchialsekret (Sekretdrainage).
Diese auch als Bronchialtoilette bezeichnete Therapie basiert vor allem auf folgenden Maßnahmen:
- morgendliche Lagerung in Knie-Ellenbogen-Lage
- Lagerungs- und Vibrationsmassagen
- Einsatz von Vibrationshilfsmitteln wie beispielsweise RC-Cornet, VRP1-Flutter
- ausreichende Flüssigkeitszufuhr zur Verflüssigung des Bronchialsekrets
- Inhalationstherapie zur Verbesserung der Fließeigenschaften des Bronchialsekrets und somit effektivere Reinigung mit bspw. Kochsalzlösung
- Atemgymnastik und Training der Atemmuskulatur zur Mobilisierung des Bronchialsekrets
Bei Verengung der Atemwege ist eine bronchospasmolytische Therapie mit Bronchodilatoren sinnvoll. Diese Medikamente erweitern die Bronchien. Zur Verstärkung der Sekretbewegung und Förderung der Zilientätigkeit stehen
- inhalativ einzunehmende Beta-2-Sympathikomimetika, darunter
- Salbutamol,
- Formoterol,
- Indacaterol,
- Salmeterol
- Anticholinergika, darunter Ipratropium und Tiotropium
zur Verfügung.
Kombinierte Bronchodilatoren zeigen gegenüber Einzelpräparaten einen erweiternden Effekt, da diese sich gegenseitig verstärken.
Daneben sollte eine Antibiotikatherapie zur Behandlung der Infekte durchgeführt werden. Die Antibiotikatherapie ist zumeist mit höheren Dosen und einer längeren Therapiezeit im Vergleich zu unkomplizierten Infektionserkrankungen gekennzeichnet.
Aufgrund der erhöhten Infektionsanfälligkeit ist eine aktive Immunisierung gegen Influenza (Virusgrippe) und Pneumokokken (Bakterien) zu empfehlen.









